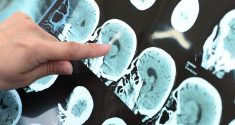
Neue Forschungsergebnisse zeigen, dass geringere Anteile bestimmter Schlafphasen mit einem reduzierteren Gehirnvolumen in Regionen verbunden sind, die anfällig für die Entwicklung der Alzheimer-Krankheit im Laufe der Zeit sind. Die Ergebnisse zeigen, dass Personen mit geringeren Anteilen an Zeit, die sie im Tiefschlaf und im Schlaf mit schnellen Augenbewegungen verbringen, geringere Volumina in kritischen Hirnregionen aufwiesen, insbesondere in der unteren Parietalregion, die bekanntermaßen bei der Alzheimer-Krankheit frühzeitig strukturelle Veränderungen erfährt. Die Ergebnisse wurden um mögliche Störfaktoren wie demografische Merkmale, Rauchgewohnheiten, Alkoholkonsum, Bluthochdruck und koronare Herzkrankheit bereinigt.
„Unsere Ergebnisse liefern erste Belege dafür, dass eine verminderte Neuroaktivität während des Schlafs zu einer Hirnatrophie beitragen und damit möglicherweise das Risiko einer Alzheimer-Erkrankung erhöhen kann“, so der Hauptautor Gawon Cho, der einen Doktortitel in Public Health hat und Postdoktorand an der Yale School of Medicine in New Haven, Connecticut, ist. Diese Ergebnisse sind besonders bedeutsam, weil sie dazu beitragen, zu charakterisieren, wie Schlafmangel, eine weit verbreitete Störung bei Erwachsenen mittleren und höheren Alters, mit der Pathogenese der Alzheimer-Krankheit und kognitiven Beeinträchtigungen zusammenhängen könnte. Die Studie wurde im Journal of Clinical Sleep Medicine, der offiziellen Publikation der American Academy of Sleep Medicine, veröffentlicht.
Verbindung zwischen Schlaf und langfristiger Gehirngesundheit
Laut der Alzheimer’s Association ist die Alzheimer-Krankheit eine degenerative Hirnerkrankung und die häufigste Ursache für Demenz. Alzheimer ist die Hauptursache für den kognitiven Verfall bei älteren Erwachsenen und ist für etwa 70% der Demenzfälle verantwortlich. Schlafmangel ist ein häufiges Symptom der Krankheit und eine treibende Kraft, die das Fortschreiten der Krankheit beschleunigen kann. Die Studie umfasste eine Analyse der Daten von 270 Teilnehmern mit einem Durchschnittsalter von 61 Jahren. 53 Prozent waren weiblich, und alle Teilnehmer waren weiß. Personen, die bereits einen Schlaganfall erlitten hatten, wahrscheinlich an Demenz litten oder andere signifikante Gehirnerkrankungen aufwiesen, wurden von der Analyse ausgeschlossen. Die Studie nutzte die Polysomnographie zur Beurteilung der Schlafarchitektur zu Studienbeginn. Fortgeschrittene bildgebende Verfahren wurden eingesetzt, um das Gehirnvolumen 13 bis 17 Jahre später zu messen.

Sowohl Kurz- als auch Langschläfer haben ein erhöhtes Risiko für die Alzheimer-Krankheit
Eine mehrjährige Studie mit älteren Erwachsenen ergab, dass sowohl Kurz- als auch Langschläfer einen stärkeren kognitiven Verfall erlebten als Menschen, die eine moderate Menge schliefen, selbst wenn die Auswirkungen einer frühen Alzheimer-Erkrankung berücksichtigt wurden. Die Studie wurde von Forschern der Washington University School of Medicine in St. Louis geleitet. Schlechter Schlaf und Alzheimer-Krankheit werden beide mit einem Rückgang der kognitiven Fähigkeiten in Verbindung gebracht, und es hat sich als schwierig erwiesen, die Auswirkungen der beiden voneinander zu trennen. Durch die Beobachtung der kognitiven Funktion einer großen Gruppe älterer Erwachsener über mehrere Jahre und die Analyse dieser Funktion im Vergleich zu den Werten von Alzheimer-bezogenen Proteinen und Messungen der Gehirnaktivität während des Schlafs konnten die Forscher entscheidende Daten generieren, die dazu beitragen, die komplizierte Beziehung zwischen Schlaf, Alzheimer und kognitiver Funktion zu entwirren.
Die Studie deutet laut den Forschern darauf hin, dass es einen mittleren Bereich oder einen „Sweet Spot“ für die Gesamtschlafzeit gibt, bei dem die kognitive Leistung über die Zeit stabil war. Kurze und lange Schlafzeiten waren mit einer schlechteren kognitiven Leistung verbunden, möglicherweise aufgrund von unzureichendem Schlaf oder schlechter Schlafqualität. Eine unbeantwortete Frage ist, ob man eingreifen könne, um den Schlaf zu verbessern, z. B. indem man die Schlafzeit für Kurzschläfer um etwa eine Stunde verlängert. Würde sich dies positiv auf ihre kognitive Leistung auswirken, sodass sie nicht mehr nachlassen? Um diese Frage zu beantworten, benötige man mehr Längsschnittdaten.
Forschungen haben bereits gezeigt, dass sowohl Kurz– als auch Langschläfer, die sich selbst als solche bezeichnen, bei kognitiven Tests mit größerer Wahrscheinlichkeit schlecht abschneiden, aber solche Schlafstudien beinhalten in der Regel keine Untersuchungen zur Alzheimer-Krankheit. Um die einzelnen Auswirkungen von Schlaf und Alzheimer auf die Kognition zu untersuchen, wandten sich Erstautor Brendan Lucey, MD, außerordentlicher Professor für Neurologie und Direktor des Schlafmedizinischen Zentrums der Washington University, und seine Kollegen an Freiwillige, die über das Charles F. and Joanne Knight Alzheimer Disease Research Center der Universität an Alzheimer-Studien teilnehmen. Diese Freiwilligen unterziehen sich jährlichen klinischen und kognitiven Untersuchungen und stellen eine Blutprobe zur Verfügung, die auf die genetische Hochrisiko-Variante APOE4 für Alzheimer getestet wird. Für diese Studie stellten die Teilnehmer auch Proben von Liquor cerebrospinalis zur Verfügung, um die Konzentrationen von Alzheimer-Proteinen zu messen, und jeder schlief vier bis sechs Nächte lang mit einem winzigen Elektroenzephalogramm (EEG)-Monitor, der an der Stirn festgeschnallt war, um die Gehirnaktivität während des Schlafs zu messen.
Schlafqualität könnte entscheidend sein, nicht nur die Gesamtschlafdauer
Insgesamt erhielten die Forscher Schlaf- und Alzheimer-Daten von 100 Teilnehmern, deren kognitive Funktion durchschnittlich viereinhalb Jahre lang überwacht worden war. Die meisten (88) hatten keine kognitiven Beeinträchtigungen, 11 waren sehr leicht beeinträchtigt und einer hatte eine leichte kognitive Beeinträchtigung. Das Durchschnittsalter lag zum Zeitpunkt der Schlafstudie bei 75 Jahren. Die Forscher stellten eine U-förmige Beziehung zwischen Schlaf und kognitivem Verfall fest. Insgesamt sanken die kognitiven Werte bei den Gruppen, die weniger als 4,5 oder mehr als 6,5 Stunden pro Nacht schliefen – gemessen durch EEG –, während die Werte bei denjenigen in der Mitte des Bereichs stabil blieben. Das EEG neigt dazu, Schätzungen der Schlafzeit zu liefern, die etwa eine Stunde kürzer sind als die selbst angegebene Schlafzeit, sodass die Ergebnisse 5,5 bis 7,5 Stunden selbst angegebenem Schlaf entsprechen, so Lucey.